江戸川乱歩やモハメドアリもそうだった!パーキンソン病!
パーキンソン病の概要
人間は脳が運動機能をつかさどっており、正常であれば脳の指令が神経を伝わって体の筋肉が、指令通りに正確に「動作」として動くという一連の動きが普通に行われています。しかし、何らかの障害があって神経にその指令が正確に伝わらないことがあると、運動機能に障害が起きます。
特に脳自体に障害が生きたときには、全身の運動機能が制約を受けることになります。例えば脳梗塞で、脳の一部が損傷を受けた場合、損傷部位がつかさどる機能について障害が起こります。しかし、今回ご紹介するパーキンソン病は、脳全体の神経と神経の情報伝達に障害が発生し、全身の筋肉が小刻みに震えたり、筋肉がスムーズに動かせなくなります。
パーキンソン病は、1800年代にイギリスの「ジェームス・パーキンソン」氏が発表した疾患であることからこの名前がつきました。
年代別に見るとパーキンソン病患者は50~60代の方が多いようですが、若い年代の方でも患者数が増えてきています。統計上では約1,000人に1人がこの疾患に罹患するといわれています。アルツハイマー病とともに神経系疾患としては高い罹患率になっており、現在、日本全国に約15万人のパーキンソン病患者が存在すると推定されます。そのため厚生労働省は、パーキンソン病を「特定疾患」に認定しており、病状が進行すると治療費の補助が受けられる制度を用意しています。
進行するとしだいに動けなくなると思われている病気ですが、よく効く薬も開発されてきており治療方法がない訳ではありません。きちんと治療していれば症状を遅らせることも可能になってきています。
著名人や有名人でも、パーキンソン病を公表している方も多いです。最近亡くなられたプロボクサーのモハメドアリもパーキンソン病でした。96年のアトランタオリンピックで聖火台に点火する際に震えていた手を覚えている方もいらっしゃるのではないでしょうか。日本人では作家の江戸川乱歩もパーキンソン病を患っていたと言われています。晩年は体が思うように動かせないために、自分が発した言葉を家族に書きとらせることで執筆活動を続けていたようです。
罹患した多くの著名人の活躍は、疾患に罹患している患者さんにとって心の支えとなり元気をもらうなど大きなモチベーションになっていることといえるでしょう。
パーキンソン病の原因
いろいろな大学や研究機関により、パーキンソン病の原因やメカニズムがだんだんわかってきました。しかし、パーキンソン病にかからないようにするための予防となるとまだわからないこともあり、今後の研究開発が進んでいくことを多くの人が期待しています。遺伝的要素が原因なのではないか、と考えられたこともありますが、実際に研究された結果、どうも先天性の病気としての可能性は低いのではないかといわれています。(例外として若年性のパーキンソン病の一部の患者さんには、近親者に発症しているケースも報告されています。)
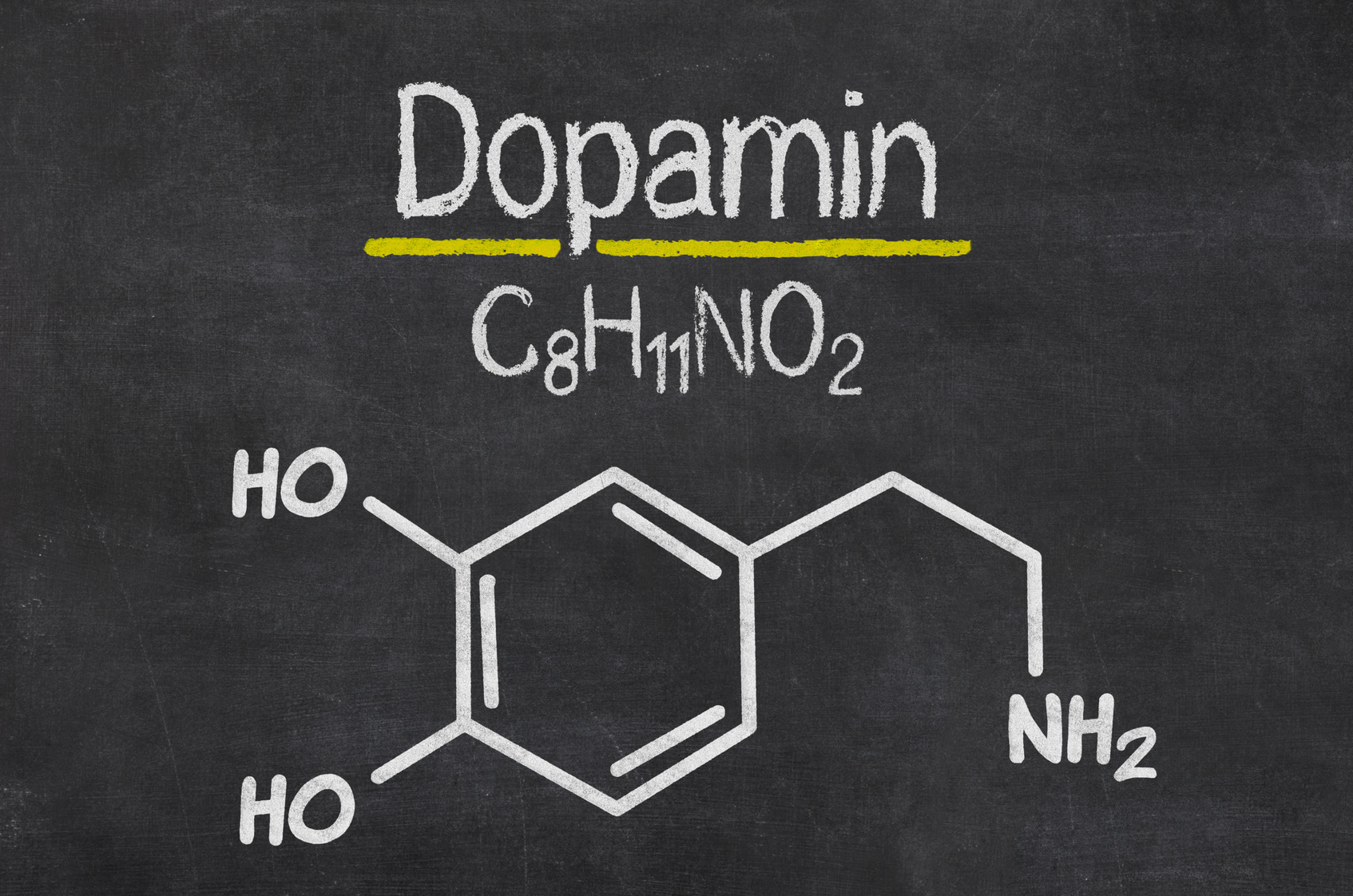
パーキンソン病の大きな原因といわれているのが、「ドーパミン」という運動神経の伝達物質が少なくなることです。ドーパミンが少なくなると、体中の筋肉に指令が行き渡らなくなるといわれています。ド―パンミンを産生する場所は、脳幹といわれる脳の中でも非常に重要な部位の一部である黒質にドーパミンを作り出す細胞が存在しており、そこでドーパミンは産出されています。この部位でのドーパミンの産生量が減ることがパーキンソン病の原因ですが、なぜドーパミンの産生が減少するかというところまでは解明されていないようです。
「ドーパミン」とはどのような物質なのか?
人間の脳細胞は神経細胞の固まりです。約1兆個といわれている脳細胞はこのような神経伝達物質によって、神経ネットワークが作られています。そして、ドーパミンはその中でも「幸せ感」「快感」「運動機能」などの機能に直結するホルモンの名前です。通常、ドーパミンは「黒質」から「線条体」へ、そして「大脳皮質」に受け渡され全身の神経細胞が刺激される構造になっています。
しかし、このドーパミンが減少することで、大脳皮質から全身の運動器官への指令に異常をきたし、パーキンソン病は発症するといわれています。
パーキンソン病の症状
このような重要な機能を持っているドーパミンが、長い時間をかけてゆっくりと減少することにより、全身に及ぶいろいろな症状を引き起こします。以下の様な症状が表れます。
運動機能障害
- 手足が震える
- 動きが遅い
- 筋肉がこわばる
- 全身のバランスがとりにくい 等
非運動機能障害
- 頭痛
- 抑うつ状態
- 睡眠不足
- 頻尿
- 認知症
- 起立性低血圧
- 無気力 等
まず初期症状として現れ、自覚症状があったり、他人が気づきやすかったりするのは運動機能障害のほうです。上記ではわかりやすいように症状の様子で表現をしましたが、それぞれ医療的には、主な症状は振戦、無動症、筋強剛、姿勢反射障害と表現されるため、今回はこの4つについて少し詳しく見ていきます。
振戦
振戦(しんせん)は、簡単にいうと手足の震えのことです。だいたい1秒間に5回のスピードで手足が震えるというのがよくある症状です。多くの場合、手や足の片側が震えるケースが多いです。両方の手足が震える場合でも、全く同じように震えるというケースは稀で、右と左で違う震え方をするのが多いといわれています。
手の震えが起こる場合、手で何かを掴むような形の震え方をするのが特徴です。同じように手が震えるという症状が見られる病気は他にもありますが、このように特徴的な震え方をする病気の場合、診断のヒントになりますので、頭の片隅に記憶しておくとよいかもしれませんね。
ところで、パーキンソン病の症状として手足が震える場合、じっとしている時に現れるという特徴もあります。そのため、パーキンソン病の震えは安静時振戦(あんせいじしんせん)と呼ばれます。例えば、立っているときや、横になっている時、椅子に座っているときなど、安静にしている時に手足が震えることが多いため、こう呼ばれています。震えている手足を動かそうとすると、震えは止まります。
なお、症状として手足の震えを伴う病気の1つとして、本態性振戦という病気があります。これはパーキンソン病とはまた違う病気ですが、震えの症状自体もパーキンソン病の安静時振戦とは違います。
どのように違うかというと、本態性振戦の症状として現れる震えは姿勢時振戦と動作時振戦と呼ばれます。姿勢時振戦は、特定の姿勢(例えば、立っていて手をまっすぐに前方に伸ばした時、など)になったときに現れる震えで、動作時振戦は、特定の動作(例えば、手に物を持った時、など)をしたときに現れる震えです。呼ばれ方も違いますが、見た目も異なるため、知識を持った人が震えの症状を見れば、パーキンソン病の症状の可能性なのか、本態性振戦の症状の可能性なのか、ということは見て区別ができます。
さらに、パーキンソン病では顎が震えることはあっても頭が震えることはほぼありませんが、本態性振戦では頭が震えるケースが確認されています。
無動症
無動症というのは、簡単に言うと体の動きのスピードがとても遅くなる症状です。立つ、座る、歩く、物を取る、などの生活において必要になる一つ一つの動作がとても遅くなってしまいます。遅くなるだけでなく、行動が出にくくなることもあります。例えば、歩く場合に健康な人は意識せずにすっと一歩目が出ますが、パーキンソン病で無動症の認められる人は一歩目が出にくくなります。足がすくむという状態です。歩いている時に突然動かなくなる、というイメージよりは、立ち止まったあとの一歩目や、方向転換をしようとするときの一歩目で足が動きにくくなるというものです。一歩目が出にくくなるということは、体が前に進もうとしていることとズレが生じますので、つまずいて転んでしまうという可能性が高まります。歩いているときはわりとスムーズに足が出せているので大丈夫だと思ってしまって、立ち止まった時に次の一歩が出ないで転んでしまうという危険がありますので、このように、無動症によって体の動きがスムーズにできないことによって怪我に繋がるということが往々にしてありますので、周りでサポートする方は日頃から注意が必要です。
また、他のパターンとして顔まわりの筋肉でも無動症は生じます。日頃我々は無意識にやっていますが、表情を作ったり、まばたきをしたり、まぶしいときに目をつぶったり、よだれがたれないように口を閉じたりするという行為がうまくできなかったりすることもよく見られる症状の1つです。目を大きく見開いている患者さんが多いのもよくある症状です。
筋強剛
筋強剛(きんきょうごう)は筋肉がこわばってしまう症状で、動作が遅くなる原因ともなります。
そもそも筋強剛はパーキンソン病以外の病気でも見られる症状で、分類としては鉛管性強剛と歯車性強剛の2種類があります。鉛管性強剛というのは、筋肉のこわばりがずっと続くようなイメージのこわばりで、歯車性強剛というのは、関節の曲げ伸ばし時にカクカクと歯車式の人形のようにぎこちなさが見られる症状です。
このうち、パーキンソン病で主に現れる筋強剛は歯車型筋強剛です。自覚症状がある場合も当然ありますが、どちらかというと周りの人が見ていて気づくということが多くなっています。
姿勢反射障害
姿勢反射障害はバランスが取りづらくなる症状です。
普段私たちは、体のバランスを取るための身体の調整のほとんどを無意識下で行っています。例えば、歩いている時に左足を前に出す瞬間、体重は右足だけで支えていますが、重心は右足の中心にはありません。つまりバランスをとって転ばないようにしつつ、左足を地面にうまく着く、ということをやっているわけですが、これをいちいち意識してやっている方はいません。
姿勢反射障害では、このような無意識で行うことがうまくできなくなってしまいます。バランスが取れない状態を回避するために反射的に出る身体の行動が出にくくなるわけです。
そのため、姿勢反射障害が現れると、日常生活に非常に大きな影響を及ぼします。姿勢反射障害のある患者さんは、うまくバランスをとることができないため、身体を押されると、そのまま倒れてしまうのです。健康な方であれば、とっさに一歩が出て転んだり倒れたりしないようにバランスを取ることができますが、このとっさの一歩が出なくなります。
パーキンソン病の診断
パーキンソン病の診断は、特徴的な血液検査やCTなどでの脳の異常がないため、症状と症状の経過と、それらの症状がその他の病気のせいではないという診断からなされます。例えば脳血管の異常とか、内服薬の副作用などでもパーキンソン病と同じ症状がでることがあるため、それらのせいではないことを示すために、脳のCTやMRI、飲んでいる薬などを確認します。また、パーキンソン病のお薬を飲むことで改善が見られたらパーキンソン病とするやや逆説的な方法もあります。
そしてパーキンソン病の重症ぐらいを決めるための「ヤール重症度分類」というものがあります。「ヤール重症度分類」は軽度から重度別に5段階に分かれており、「1度」~「3度」までが生活が自立可能な範囲、「4度」以上になると介助者がいないと生活ができないというように区分されています。また、厚生労働省が行っている「難病医療費助成制度」は「ヤール重症度分類」が「3度」以上で、生活機能障害度が「2度」以上の患者さんが該当します。
パーキンソン病の治療法
パーキンソン病に対しては、現在でも根本的な治療法は確立されていませんので、完治は不可能です。そのため、進行を遅らせたり症状を緩和する方法として「薬物療法」「外科治療」「身体的リハビリテーション」などの効果が高いとされています。
薬物療法
パーキンソン病の治療の中心は飲み薬による治療が中心です。この飲む薬がよく効くようになってから、病状が安定し元気に暮らしている方も非常に多くなってきています。
病状の原因がドーパミンの減少なので、薬によってドーパミンを補充することにより、改善させることが治療の主眼点です。ドーパミンの産出メカニズムが解明されるようになってきてから、どのような薬をどのように投薬すればよいのかということもわかってきています。
そのため主治医は、症状別に合わせて複数の飲み薬の種類・量を組み合わせて処方しています。このように、患者さんに合わせた医療を実施していますので、処方した飲み薬がちゃんと効いているのか、定期的な診察によって治療効果を検証しながら治療を進めていきます。
他の疾患と同じように、投薬管理が非常に重要です。治ったような気がする・症状が軽くなった・飲み忘れたなど自己判断で投薬を中止することなどが、一番リスクが高いと考えられます。医師の指示のもとできちんと投薬を続けることが大切です。そのために、平成28年度から始まった「かかりつけ薬剤師」の存在は非常に重要です。特に、ひとり住まいの患者さんの投薬管理に関して、訪問診療と同行する薬剤師が指導することに期待が集まっています。
外科療法
外科手術は、重度の重い患者さんに行うことが多く、症状を短期間で軽減する可能性を秘めています。長く投薬を行っているが症状の改善具合が芳しくなく、手足が勝手に動いてしまうような症状の患者さんに施されることが多いようです。手術方法は、脳に電極を挿入し電気刺激を行うことにより視床下部(自律神経・体温・食欲・血圧をつかさどる脳の一部)の機能回復する補助的な効果が期待できます。
身体的リハビリテーション
身体的リハビリテーションは、投薬治療と一緒に行われることが多いです。高齢者の場合、健常者でも加齢とともに筋肉や関節の柔軟性が損なわれていくため、積極的に身体活動を行うことは、身体的だけではなく精神的にもよい効果をもたらします。ドーパミンの減少により意欲低下などの精神的な部分に関しても、身体運動することによってポジティブな方向に導きます。
身体的なリハビリテーションは、医療機関において医師の指示のもとで理学療法士が指導します。もちろんこの医療機関でのリハビリテーションも重要ですが、それと同じように、日常生活において体を動かすことも、症状の低減につながるため重要です。
身体活動の種類も激しい運動ではなく、有酸素運動のようなゆっくり長く行えるようなウォーキング・水泳・水中歩行などが良いでしょう。長く運動することにより、「気持ちがいい」「楽しい」というような気分になれることが、「非運動機能障害」の軽減につながります。
しかし、自宅で身体活動を行うときには必ず同伴者と一緒に行いましょう。思わぬ事故や転倒などによる怪我予防も大切なことです。
パーキンソン病の最新治療
既に書いている通り、黒質のドーパミン神経の異常によりドーパミンの産出が減少することが、パーキンソン病の主な原因です。それを補うために複数の投薬治療することが現在の治療の主流ですが、薬を多用することに関する弊害や、投薬をやめてしまうと元の症状に戻ってしまう欠点がありました。
そのため、持続的にドーパミン製剤を投与することで、ドーパミン濃度を一定に保ち、ドーパミン濃度の変化による症状が出現しないような試みがされています。例えば胃ろうをつくりそこからポンプで持続的に十二指腸にドーパミン製剤を投与したりする方法が試されたりしています。投薬の中止や飲み忘れなどがない一方で、体に侵襲も大きい方法なので、他の治療法も含めて今後の研究開発が期待されます。
また他にも再生医療の可能性もあり、数々の研究開発が行われているようです。今後も、このような地道な研究開発による新しい治療方法開発に期待をしたいと思います。
名医検索サイトクリンタル
名医検索サイトクリンタルでは日本全国の約30万人の医師から厳選された名医だけを掲載しております。手術数や外来の待ち時間など、受診する名医を決めるために必要な詳細情報を掲載しておりますので、受診先を検討される際の参考にしてください。
「どの名医に治療をお願いすればよいのかわからない!」とお悩みの方には、クリンタルの名医紹介サービスをお勧めしています。クリンタルが独自に厳選した「3,500人の有数の専門医」「35,000人の街の名医」の中から、あなたの病気/症状やご希望を考慮して、クリンタルの医師が最適な名医をご紹介します。