肺高血圧症はまれな病気ですが、やせ薬を内服しているとリスクが上がります!
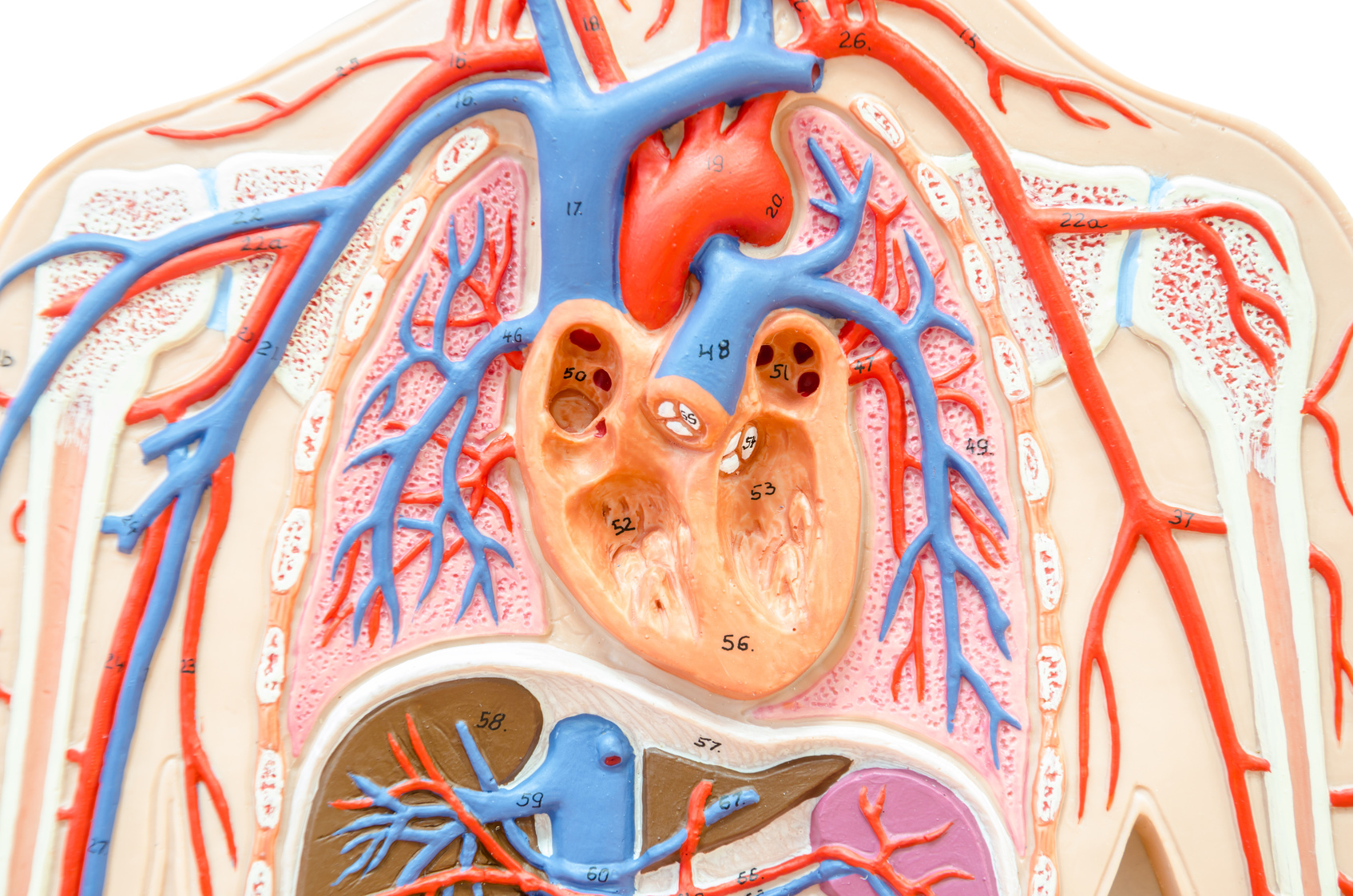
肺高血圧症の概要
肺高血圧症は人口100万人あたり年間1,2人程度に罹患する極めて稀な疾患です。現在国内には2,299名(2014年度)の患者さんがおり、年々増加しています。患者さんは20歳~60歳代、特に30歳代で多くみられます。男女比は1:2.6で、女性に多い疾患となっています。
症状は、息切れ、動悸、顔や下腿の浮腫、食欲不振、腹水による腹部膨満感などがあります。これらの症状は、全身への酸素の供給が減ることによって生じるもので、肺高血圧症に特異的なものではありません。肺高血圧症になると、血液が流れづらくなり、心臓に負担がかかるようになります。すると、次第に心臓から送られる血液が不足するようになります。酸素の供給が減ると、身体を動かす時に息切れしやすくなり、また疲れやすくなります。血流が滞ると、心臓に戻らずに全身の血管内に血液が溜まってしまうため、顔や下腿にむくみが生じるようになります。また、血管から水分が漏れ出して胸水や腹水となり、腹部の膨満感や満腹感を感じて、食欲は低下します。
これらの症状は進行してから現れるもので、初期は自覚症状が乏しいため、注意が必要です。
肺高血圧症は非常に予後の悪い疾患で、治療せずに放置した場合の生存期間中央値は2.5年です。生存期間中央値とは、診断がついた患者さんのうち50%の患者さんが亡くなるまでの期間、つまり100人の患者さんのうち50人目が亡くなる時点を示したものです。死亡原因は、右心不全によるものです。肺高血圧では肺の血管抵抗が高く、血液が通りづらくなります。それに対抗して血液を送るためには、心臓がより強く収縮する必要が出てきます。この状態が長く続くと心臓は次第に疲労していき、徐々に全身に供給できる血液が減少します。全身の臓器は血液がないと正しく機能することができません。このため、心不全では身体の様々な臓器に障害が生じ、生命活動を維持できなくなります。
一方、治療を受けた場合の5年生存率は54%となっています。5年生存率というのは、治療終了後5年経った時点で患者さんが生存している確率で、5年間再発がなければ完治したと考えられます。
肺高血圧症の原因
肺高血圧症は、肺の血管抵抗があがるために引き起こされる高血圧です。血管抵抗とは、血液が血管を流れるときの通りやすさで、肺の血管が細くなる場合、または血液がどろどろして滞りやすい場合に血管抵抗があがります。血管抵抗があがると、その血管を通ることのできる血液量が減少します。しかし、血液の供給量が減ってしまっては困るので、より強い圧力をかけて血流を増やそうとします。この圧力の元となっているのが心臓です。
心臓は血液の溜まっているポンプであり、ポンプの出口が細くなった場合、心臓の収縮力を強めて、なんとか血液を送り出そうとします。しかし、本来よりも強い収縮を長期間繰り返すと心臓は疲労してしまい、徐々に全身に送り出す血液量が減少していきます。この結果、さまざまな臓器障害が引き起こされます。また、送り出す血液量が少なければ、心臓に戻ってくる血液量も減ってしまうため、浮腫などを引き起こすのです。
肺高血圧症はその原因により2種類に分かれます。1つは、肺の動脈それ自体が原因となって起こるもので、これを肺動脈性高血圧症と呼びます。もう1つは、肺の動脈以外に原因があって、その症状の1つとして肺の血管抵抗があがるので、これを続発性肺高血圧症と呼びます。
肺高血圧症の中心となるのは、肺動脈性高血圧症です。原因としては、遺伝性や薬剤性などが考えられています。肺動脈性高血圧症を引き起こす遺伝子としてはBMPR2が知られており、患者さんのうち20%に見つかっています。薬剤性の原因薬剤としては、やせ薬などに使われる食欲抑制剤が知られています。これらの原因によって肺の血管壁を構成している細胞が異常に増殖してしまい、血管の壁が硬く、厚くなって、血管内側の広さを狭くしてしまいます。
一方、続発性肺高血圧症は左心疾患、COPDや肺線維症などの肺疾患、その他、睡眠時無呼吸症候群など、さまざまな疾患が挙げられます。
左心疾患による続発性高血圧症
心臓には4つの部屋があります。左側の左心房と左心室を合わせて左心、右側の右心房と右心室を合わせて右心と呼びます。血液はまず左心室から全身に送り出されます、身体全体に酸素を届けます。全身に酸素を受け渡し、代わりに二酸化炭素を受け取った血液は、右心房に戻っていきます。そこから今度は右心室を通って肺に送り出され、肺で綺麗になった血液が左心房に帰り、また左心室を通って全身に送り出されます。このように心臓は一連の回路になっているので、左心の働きが悪くなると、その手前である肺に血管が溜まって、肺の血管の流れが悪くなり、肺高血圧を引き起こします。
COPDや肺線維症による続発性高血圧症
COPDや肺線維症は肺に炎症が起きて肺胞構造が破壊される病気です。肺胞とは、肺のうち血液とガス交換をする場所で、呼吸で取り入れた酸素は肺胞を通って血液に受け渡されます。肺胞が破壊されると、血液が酸素を受け取れなくなるため、身体をめぐる酸素量が減少して低酸素状態になります。酸素は血液中で赤血球と結合して運ばれますが、低酸素状態では、少ない酸素をなんとか全身に届けるために、代償的に赤血球数が増加します。細胞の数が増えると血液は粘調度が増し、ドロドロになっていきます。その結果、血流が悪くなって肺高血圧を引き起こします。
睡眠時無呼吸症候群による続発性高血圧症
睡眠時無呼吸症候群は、肥満などのために睡眠中に気道が圧迫される、または脳の障害により呼吸中枢が機能しないために、睡眠中に呼吸が止まってしまう病気です。これは上述した肺疾患と同様に、低酸素血症が生じるため、肺高血圧を引き起こします。
肺高血圧症の治療法
治療には抗凝固薬、利尿薬、肺血管拡張薬などの薬物が用いられています。抗凝固薬は、血管内で血栓が形成されるのを防ぐ薬です。血流が滞ると、血液は固まりやすくなります。肺の血管壁に血栓が形成されると、血液の通り道が狭くなって肺高血圧を引き起こします。これを防ぐのが抗凝固薬です。副作用としては、血が止まりにくくなることがあります。
利尿薬は、尿量を増やして循環している血液量を減らし、心臓の負担を軽減させる薬です。肺高血圧症は進行すると心臓の機能が悪くなって、身体中に水分が溜まってしまいます。これは、心臓が送り出せる血液量に対して、循環血液量が多いため生じるものです。これによって、身体中に水分が溜まり、浮腫などを引き起こします。これを改善させるためには、身体の水分を尿として排泄させることで心臓の負担を減らすことができます。副作用としては、尿と一緒にミネラルも排泄されてしまうため、めまいや嘔吐、筋力低下などがみられることがあります。
肺血管拡張薬は、その名の通りは胃の血管を拡張させる薬です。肺高血圧は肺の血管が細くなるために血管抵抗があがることが原因なので、肺の血管を拡張させる治療は非常に有効です。副作用としては、頭痛やほてり、めまいなどが報告されています。
手術では、肺移植や肺動脈の血栓除去術などが行われることがあります。肺移植は拒絶反応や感染などの合併症も高く日本ではほとんど行われていません。薬物療法で効果が得られない場合に考慮されます。
肺の動脈に血栓があり、それが原因で血管の内腔が狭くなってしまっている場合は、血栓除去術を行うことがあります。合併症としては、急激に血流が改善することで、今度は肺に水分が溜まってしまう再灌流性肺水腫(さいかんりゅうせいはいすいしゅ)や肺出血などがあります。
肺高血圧症の最新治療
近年、肺高血圧症に対する治療薬の開発は盛んに行われています。ここ十数年で9種類の治療薬が新たに登場し、認可または治験段階にあります。これらの新しい薬剤は全て肺血管拡張薬です。肺血管拡張薬にはプロスタグランジン製剤、エンドセリン受容体拮抗薬、PDE-5阻害薬の3種類に分類されます。
プロスタグランジンは血管拡張作用のある物質です。これは通常私たちの身体の中でも作られていますが、外から補充することでより強い拡張作用をもたらします。
エンドセリンは逆に血管収縮作用をもつ物質です。これも身体の中で作られている物質ですが、薬によってこの働きを抑えることで血管を拡張させる働きをもちます。
PDE-5も身体の中で作られる酵素で、血管拡張作用のある一酸化窒素を分解する働きをもちます。この酵素の働きを抑えることで相対的に一酸化窒素の量を増やし、血管を拡張させます。
新しい薬が開発されていくことで、これまでの薬では効果が得られなかった方にも新たに治療の可能性が見出すことができます。
また、最先端の医療として、経皮的肺動脈形成術とよばれるものがあります。これは、血栓などによって狭くなってしまった肺の動脈に、カテーテルと呼ばれる細い管を通します。カテーテルの先には風船状のものがついており、この風船を広げることで血管を内側から拡張させます。この方法によって、これまで外科的手術では届かなかったような奥の方の血管に対しても治療が行えるようになります。まだ標準的な治療ではなく、行っている施設も多くはありませんが、適応の拡大や手技の確立を目標としたガイドラインの策定が進められています。
名医検索サイトクリンタル
名医検索サイトクリンタルでは日本全国の約30万人の医師から厳選された名医だけを掲載しております。手術数や外来の待ち時間など、受診する名医を決めるために必要な詳細情報を掲載しておりますので、受診先を検討される際の参考にしてください。
「どの名医に治療をお願いすればよいのかわからない!」とお悩みの方には、クリンタルの名医紹介サービスをお勧めしています。クリンタルが独自に厳選した「3,500人の有数の専門医」「35,000人の街の名医」の中から、あなたの病気/症状やご希望を考慮して、クリンタルの医師が最適な名医をご紹介します。